1. Причины
2. Виды и классификация
3. Симптомы
4. Диагностика
5. Лечение
5.1. Лечение острого бронхита
5.2. Лечение хронического бронхита
5.3. Лечение бронхита у детей
5.4. Что нельзя делать при бронхите
6. Осложнения
7. Профилактика
8. Прогноз
9. Заключение
Бронхит является достаточно распространенным заболеванием дыхательных путей. До 22% взрослых страдает от хронической формы болезни.

Причины
Наиболее частая причина бронхита – это вирусное или бактериальное поражение бронхиального дерева.
По статистике 8 из 10 случаев острые формы заболевания связаны с вирусами, в то время как обострения хронического бронхита происходят на фоне активизации бактериальной флоры в ротовой полости.
Появление бронхита может носить и иную природу. В числе факторов, провоцирующих воспаление бронхов:
- курение;
- загрязнение воздуха промышленными выбросами, пылью;
- проживание в экологически неблагоприятных регионах;
- индивидуальные аллергические реакции;
- работа на вредных производствах;
- нарушения в работе иммунной системы;
- болезни желудочно-кишечного тракта, сопровождающиеся изжогой.
Рост заболеваемости бронхитом фиксируется в холодное время года и весной. Это также связано с переохлаждениями, сухим воздухом в помещениях, снижением иммунитета, активизацией инфекционных агентов.
Виды и классификация
Бронхиты по течению болезни подразделяют на:
- острый, продолжительностью не более 1 месяца;
- хронический, обострения которого длятся от 1 до 3 месяцев и могут повторяться до нескольких раз за год.
По причинам возникновения:
- инфекционный - на фоне проникновения вирусов или бактерий;
- неинфекционный – в связи с аллергическими реакциями, воздействием химических или иных внешних факторов – аллергический, грибковый, атипичный, химический.
По локализации воспалительного процесса:
- проксимальный – воспаление находится в зоне крупных бронхов;
- дистальный – воспалительный процесс охватывает мелкие бронхи.
По характеру воспаления:
- катаральный с прозрачной мокротой;
- гнойный с желтоватой или мутной мокротой, в том числе с гноем;
- гнойно-некротический – мокроте есть примеси крови, что свидетельствует о разрушении слизистой бронхов.
По характеру проходимости бронхов:
- обструктивный, когда просвет бронхов сужается;
- необструктивный, просвет остается без изменений.
По наличию дыхательной недостаточности:
- без проявлений недостаточности дыхания;
- 1 степени (компенсированная) – есть небольшая нехватка воздуха, кожа приобретает бледный оттенок, пальцы рук, губы и кончик носа слегка синеют, давление кислорода в крови снижается до 70 мм рт. ст.;
- 2 степени (неполная компенсация) – возникает ощущение сильного удушья, возможно спутанное сознание, кожа приобретает синюшный цвет, появляется обильное потоотделение; давление кислорода в крови не более 60 мм рт. ст.;
- 3 степень (декомпенсация) - пациент впадает в кому, наблюдаются судороги, на коже регистрируют пятнистый цианоз, давление кислорода в крови составляет 50 мм рт.ст. и менее. Данная стадия требует незамедлительной реанимационной помощи.
Симптомы
Главный признак бронхита – кашель. Его характер меняется по мере развития болезни:
- сухой в начале;
- с присоединением мокроты далее.
Другие симптомы заболевания:
- подъем температуры тела: до 37,5 градусов при вирусном характере патологии, выше – при присоединении бактериальной инфекции;
- потливость;
- ломота в теле, слабость;
- потеря аппетита;
- ощущения боли и стеснения грудной клетки;
- заложенность носа;
- головная боль.
Симптомом бронхита в обструктивной форме являются громкие хрипы во время дыхания. Они сигнализируют о сужении просвета бронхов и затруднении дыхания.
Яркая симптоматика сопровождает острое течение бронхита. Течение заболевания в хронической форме часто проходит со смазанной симптоматикой.
Признаки хронического бронхита – частые обострения, при которых появляется кашель с мокротой, а также кашель по утрам вне обострений. Также может появиться небольшая одышка.
Диагностика
Диагностикой и лечением бронхита занимаются терапевты и пульмонологи. Детский бронхит лечат педиатры. При необходимости к лечению сопутствующих патологий привлекают узких специалистов.
Диагностика бронхита включает:
- опрос пациента о симптомах болезни, времени их появления, характере жалоб;
- аускультация легких с помощью фонендоскопа.
Для уточнения диагноза назначают следующие виды исследований:
- клинический и биохимический анализ крови;
- посев мокроты и исследование на чувствительность к антибиотикам;
- рентгенография или КТ грудной клетки;
- спирометрия для оценки функций дыхания;
- контроль сатурации крови.
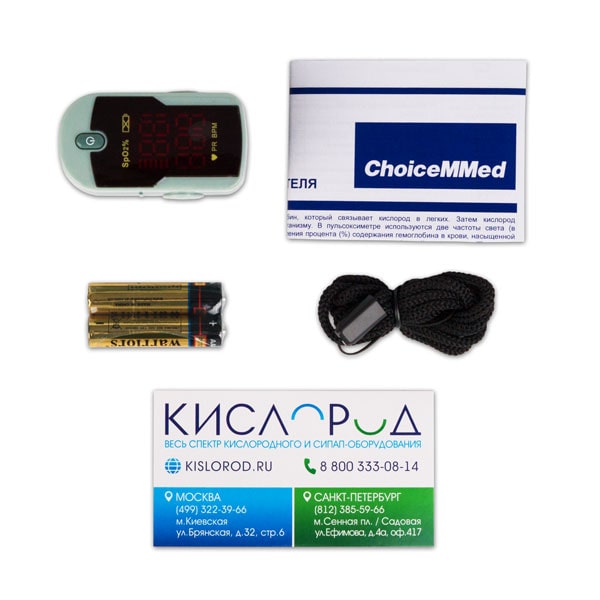
Самостоятельно оценить уровень кислорода в крови можно с помощью домашнего прибора пульсоксиметра. Устройство в виде прищепки на палец неинвазивным способом регистрирует количество красных кровяных телец в крови и показывает результат в процентах на экране. Нормой считается уровень кислорода на уровне 95-99%. Приобрести пульсоксиметр для контроля за состоянием дыхания и работы сердечно-сосудистой системы можно на сайте «КИСЛОРОД.RU».
Лечение
Терапия выбирается в зависимости от вида заболевания.
Лечение острого бронхита
Проводится амбулаторно при неосложненном течении болезни и в стационаре при тяжелом течении патологии.
Чтобы воспалительный процесс не перешел в хроническую форму, необходимо полностью пройти курс лечения. Он включает:
- борьбу с причиной болезни (вирус, бактерия);
- нормализацию просвета бронхов;
- выявление и исключение причины болезни, если бронхит имеет инфекционную природу.
Рекомендации по лечению включают:
- соблюдение постельного режима в первые дни болезни;
- обильное питье;
- диетическое питание;
- поддержание влажности воздуха в помещении не менее 50%.
Для лечения острого бронхита применяют лекарственные препараты следующих видов действия:
- противовирусные;
- антибактериальные;
- отхаркивающие средства и муколитики;
- жаропонижающие.
Ускорить отхождение и выход мокроты помогают массаж грудной клетки и дыхательная гимнастика.
Также для этих целей применяют специальные приборы – откашливатели и виброперкуторы. Режимы воздушных потоков и высокочастотные колебания вибрационных жилетов в них моделируют естественные кашлевые рефлексы, способствуют отхождению мокроты даже из труднодоступных участков бронхов. Использовать такие приборы можно, в том числе, при домашней терапии. Откашливатели ведущих медицинских производителей представлены в каталоге нашего интернет-магазина.
Лечение острого бронхита занимает от 2 недель до 1 месяца. Затяжное лечение возможно на фоне сопутствующих заболеваний.
Лечение хронического бронхита
Предполагает более длительную терапию, чем при острой форме. В зависимости от формы течения болезни назначают:
- антибиотики;
- антигистаминные препараты;
- отхаркивающие средства;
- физиопроцедуры (УВЧ, электрофорез, ингаляции).
Важным фактором излечения хронического заболевания является повышение иммунитета и собственных защитных сил организма. Для этого назначают витаминные комплексы, рекомендуют регулярные занятия спортом, санаторно-курортное лечение.
Важным моментом при лечении хронического бронхита является определение причин его появления и обострений.
Пациенты с хронической формой бронхита состоят на учете у пульмонолога. При отсутствии случаев обострения в течение 2 лет больного снимают с учета. Но случаи полного излечения хронического бронхита встречаются достаточно редко, хотя получить стойкий эффект без обострений при следовании рекомендациям лечащего врача при благоприятных внешних условиях можно. Нередко для этого пациентам приходится менять регион проживания, сферу деятельности и профессию. Это касается, в первую очередь, людей из регионов с неблагоприятными климатическими условиями и работников вредных производств.
Лечение бронхита у детей
Бронхит в детском возрасте наиболее часто встречается в возрасте до 3 лет, у грудничков протекает в тяжелой форме. Провоцирующими факторами заболеваемости являются патологии внутриутробного развития, рождение ранее срока, врожденные патологии дыхательной системы, недостаточное питание в первый год жизни.
До 50% заболеваний дыхательной системы у детей раннего возраста приходится на бронхит.
В детском возрасте течение бронхита часто сопровождается дыхательной недостаточностью, что связано с сужением просвета бронхов. Также ситуацию ухудшают лихорадка, подъем температуры и интоксикация организма – состояния, которые дети переносят хуже взрослых.
Выбор тактики лечения зависит от вида заболевания. Одними из основных препаратов являются средства для отхождения мокроты. Для помощи выхода слизи также применяют физиопроцедуры, ингаляции, массаж грудной клетки.

Что нельзя делать при бронхите
Самолечение при бронхите грозит серьезными последствиями. При лечении следует четко следовать инструкциям лечащего врача.
Запрещается:
- в острой фазе заболевания принимать горячую ванну, ходить в баню, сауну;
- при обострении хронической формы заниматься спортом, посещать бассейн;
- принимать одновременно противокашлевые и отхаркивающие препараты, так как они имеют противоположное действие;
- делать паровые ингаляции;
- проводить ингаляции при температуре и без рекомендации врача.
Осложнения
Отсутствие лечения или самолечение при бронхите грозят серьезными осложнениями:
- пневмония;
- хроническая обструктивная болезнь легких;
- бронхиальная астма;
- эмфизема легких;
- бронхоэктатическая болезнь.
Воспалительный процесс в хронической форме негативно влияет на сердечно-сосудистую систему, увеличивая риск сердечной недостаточности и других патологий сердца и сосудов.
Профилактика
Чтобы избежать бронхита необходимо:
- своевременно лечить острые респираторные заболевания;
- отказаться от курения, в том числе пассивного;
- при работе с химикатами, пылью, пыльцой защищать органы дыхания;
- регулярно проводить влажную уборку;
- поддерживать влажность воздуха на уровне не менее 40%;
- укреплять дыхание регулярными физическими и дыхательными упражнениями;
- сбалансированно питаться;
- в сезон ОРВИ и ОРЗ поддерживать иммунитет и использовать средства индивидуальной защиты в общественных местах.
Особое внимание профилактике бронхита стоит уделять:
- детям;
- при склонности к респираторной аллергии;
- при наличии бронхиальной астмы;
- пожилым людям;
- лицам с ослабленным иммунитетом;
- при патологиях сердечно-сосудистой системы.
Прогноз
Прогноз для больных с острым бронхитом при быстром обращении к врачу благоприятный. Болезнь излечивается в течение 2 недель в амбулаторных условиях, в некоторых случаях лечение может быть более долгим, но в пределах 1 месяца.
Прогноз для пациентов с хроническим бронхитом зависит от ряда факторов:
- следование рекомендациям врача;
- своевременное лечение обострений болезни;
- укрепление иммунитета;
- отказ от вредных привычек.
Регулярная поддерживающая терапия вместе с общим укреплением иммунитета позволяет лицам с хронической формой болезни жить полноценной жизнью без сильных ограничений.
Заключение
Бронхит относится к категории заболеваний, которые при отсутствии своевременной медицинской помощи быстро переходят в хроническую форму и могут нести угрозу здоровью и жизни человека.
Источники
- Таточенко В. Болезни органов дыхания: практическое руководство. 2012.
- Хронический бронхит. Клинические рекомендации. Разработано Российским респираторным обществом. 2021.
- Зайцев А. Острый бронхит: клинические рекомендации. 2020.
- Мухтаров Т., Тумаренко А., Скворцов В. Хронический необструктивный бронхит. 2015.
- Респираторная медицина. Под редакцией А. Чучалина. 2008.